Паразитирующий кожный клещ – инвазивная инфекция, проявляющаяся на лице в виде покраснения, нагрубания кожи и образования очаговой гнойничковой сыпи. Характеризуется отечностью и сильным зудом в области поражения, при отсутствии должного лечения молниеносно распространяется по здоровой поверхности, охватывая все большие участки дермы и сливаясь в конгломераты. В медицинской практике заболевание носит название «демодекоз».
Общая характеристика
Подкожные клещи – малые паразиты, с длиной тела не более 0,4 мм. Оно полупрозрачное и имеет удлиненно-овальную форму. Пик его активности приходится на ночное время, поскольку эти возбудители негативно воспринимают свет.
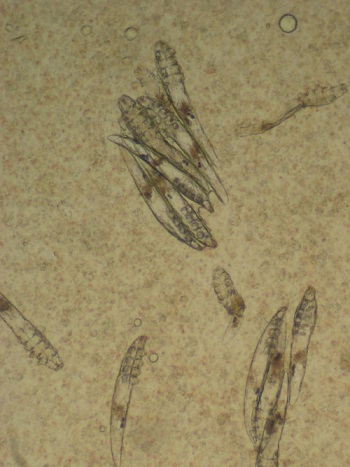
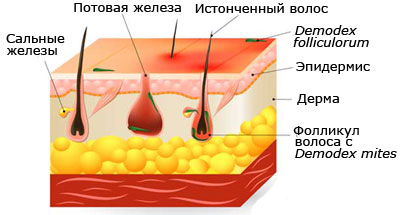
Обычно клещ обосновывается внутри сальной железы или волосяного фолликула. Но при активном размножении колонии захватывают кожу на подбородке, лбу, крыльях носа, щеках, шее. Располагаясь внутри кожи, клещ начинает активно «прогрызать» в ней ходы, изредка выходя на поверхность. Больные могут не оценить всей опасности своего состояния, поскольку воспринимают появившуюся сыпь как обычные угри. Поэтому часто при обращении пациента в больницу – состояние кожи лица уже настолько запущено, что требует массированного и длительного медикаментозного лечения.

Причины заболевания: как происходит заражение
Заражение подкожным клещом происходит при прямом контакте с его носителем. А также посредством использования чужой косметики или средств личной гигиены. Но в целом, этот возбудитель паразитирует на коже каждого второго человека и ничего патологичного в этом нет. Колонии клеща питаются сальным секретом и отмершими клетками дермы. При нормальном, не отягощенным сопутствующими заболеваниями состоянии кожи лица, клещ даже необходим, поскольку помогает поддерживать уровень кислотности на ее поверхности и справляется с негативным влиянием окружающей среды.
Но как только организм человека ослабнет и возникнут благоприятные условия для быстрого размножения – клещ начнет массово образовывать новые колонии, а отходы его жизнедеятельности и есть причина образования гнойничков, покраснения и отечности. Возбудитель начинает паразитировать не только в дермальных слоях, он оккупирует и волосяные фолликулы, в результате чего страдают ресницы и брови.

Дерматологами выделяется несколько основных причин, провоцирующих резкое увеличение количества клещей:
- Резкое изменение гормонального фона. При нестабильной или чрезмерной выработке гормонов происходит усиление секреции апокриновых желез, вырабатывается большее количество кожного сала, что и способствует быстрому размножению клеща. Усилить демодекоз могут принимаемые перорально гормональные препараты и применение кортикостероидных кремов и мазей.
- Функциональный сбой в эндокринной системе приводит к повышенной сальности кожи лица и расширенным порам. Эта среда отлично подходит для размножения возбудителя, причем, не только кожного клеща.
- Неправильная система питания. Злоупотребление фаст-фудом, жирными и жареными блюдами, газированной водой, кофе, энергетиками и слабоалкогольными напитками – причина расстройств ЖКТ. Любой дисбаланс в кишечнике сказывается на состоянии кожи лица, делая ее жирной. Простимулировать размножение кожного клеща можно просто неправильно питаясь.
- Ослабленный иммунитет и хронический стресс. При ослабевании естественной защиты организма все патогенные микроорганизмы, а клещ не является исключением, начинают усиленно размножаться. При упадке защитных сил им проще преодолеть естественный иммунный барьер кожи. Поэтому клещ часто является следствием длительной болезни и депрессивных состояний.
- Злоупотребление декоративной косметикой, частые посещения солярия. Обычно это проблема подростков и молодых женщин. В этом возрасте кожа лица и без того склонна к аллергиям и жирности, а избыток косметики блокирует поры, что провоцирует воспалительный процесс. Регулярный загар в солярии оставляет на коже лица многочисленные микротравмы, которые служат входными воротами для различных инфекций и для клеща.
- Сторонние провоцирующие факторы: экологическая обстановка, перепады влажности и температуры окружающей среды, сопутствующие кожные инфекции и другое. Кожные клещи быстро реагируют на любые изменения в состоянии кожи, и выбрав благоприятный момент – начинают массово размножаться.
Признаки заболевания
Демодекоз имеет явную и характерную симптоматику. В области лица клещ сразу же оккупирует мягкие ткани подбородка и зоны вокруг губ. Сначала появляются небольшие очаги покраснения, внешне напоминающие аллергическое раздражение. На этот симптом больные зачастую не обращают должного внимания, поэтому болезнь прогрессирует дальше.
На следующем этапе под кожей образуются узелковые образования, внешне выглядящие как бугорки. Уже через 2-3 недели они локализуются над поверхностью кожи и похожи на обычные прыщи, угри и гнойнички.
Важно: нужно обратить внимание на расположение воспаленных элементов, часто они образуют идеально ровные линии. Это называется ходом, внутри которого кожный клещ перемещается по тканям лица.
Но очаги демодекоза распространяются по лицу весьма неравномерно, при этом нестерпимо зудят, особенно во время ночного сна. Если расчесать или вскрыть хотя бы один воспаленный прыщ, то это станет причиной распространения клеща на большую поверхность кожи и появлению новых очагов сыпи.
Еще один показательный симптом – появление припухлости в области крыльев носа и носогубных складок. При этом изменяется оттенок кожи, она краснеет или становится синюшной. На это нужно обратить особое внимание и при обнаружении первых признаков демодекоза сразу же обратится к дерматологу. Как выглядит подкожный клещ, паразитирующий на тканях лица, можно увидеть на фото.

Диагностика
Предположительный диагноз может быть поставлен на основании первичного и поверхностного осмотра кожи лица. В процессе дерматолог фиксирует все характерные изменения ее поверхности, отмечает локализацию и интенсивность высыпания. Необходимо заметить, что демодекоз трудно поддается лечению, поскольку сначала нужно установить и ликвидировать причину поражения клещом.
Диагноз уточняется и подтверждается с помощью микробиологических исследований биоматериалов с поверхности кожи. Для этого с очагов сыпи делается соскоб, если в нем обнаруживается типичный возбудитель демодекоза – назначают соответствующее лечение. Для лабораторных анализов подойдут также корочки, чешуйки кожи, гнойное содержимое пустулезных образований.
Очень важно: чтобы данные анализов были достоверными, за сутки до проведения соскобов пациент не должен умываться и пользоваться косметическими средствами.
Лечение не начинают еще 10 дней после исследования, выжидая, пока у клещей пройдет пиковая активность размножения. Затем анализ повторяют и сопоставляют подученные данные.
Лечение
До того, как начать лечение демодекоза, пациенту необходимо пройти полное дерматологическое обследование.
Важно: категорически нельзя заниматься самолечением и пытаться подобрать препараты наугад.
Заболевание, даже находящиеся в стадии явного прогресса, не так-то просто определить по внешним признакам. Для установления точного диагноза больной вынужден сдать мазки и соскобы с кожи лица. Только по результатам микробиологических исследований дерматолог сможет оценить состояние больного и сделать вывод об истинной причине сыпи и покраснения.
Лечение должно быть начато как можно раньше, иначе клещ захватит области не только на лице, но и на шее. Но нужно быть готовым к тому, что избавиться от паразита в коротки сроки не получится, чтобы устранить все пораженные очаги – понадобится несколько месяцев регулярной терапии. И она обязательно должна быть комплексной, сочетающей в себе средства как для наружного, так и для перорального применения. Ко второй категории относят антигистаминный препараты типа «Супрастин» (Инструкция), действие которых губительно для самого клеща.
К наружному лечению относятся мази, спреи, кремы и лосьоны, основными компонентами которых являются дегтярный спирт и сера. Они необходимы для заживления и устранения язв, гнойничков и невызревших воспаленных бугорков. А также для предотвращения перерождения ткани в рубцы и шрамы.
Важно: лечение демодекоза должно базироваться на всестороннем воздействии на возбудителя, поэтому дерматолог обязательно составит точную схему перорального приема и локальной обработки, с указанием дозы и частоты. Пренебрегать ей или отступать от предписаний нельзя.
В качестве народных средств можно использовать аптечный спиртовой настой календулы, отвар ромашки или василька. Приготовленный из расчета одна ложка сухого сырья на стакан кипятка. Не лишним будет пропарить кожу над ромашковым отваром, а затем сделать легкий массаж. Но традиционного лечения это не заменит.
Профилактика
Предотвратить заражение очень просто, достаточно избегать использования чужих косметических средств и полотенец. Не носить вещи с «чужого плеча», грамотно подходить к собственному рациону, регулярно ухаживать за кожей лица.
Избежать инфицирования достаточно легко, для этого нужно постараться лишний раз не травмировать кожу лица, особенно, если она жирная не только в Т-зоне. Расширенные поры являются прямой угрозой инфекционного проникновения, поэтому себорейный тип кожи требует особого внимания к ежедневному уходу и очищению. Каждый раз после умывания лицо должно быть обработано антисептиком и лосьоном, сужающим поры.

Не стоит выбирать подобные средства ориентируясь только на отзывы знакомых, лучше один раз посетить дермато-косметический кабинет, сдать анализы и убедиться в том, что врач назначит индивидуально подходящее лекарство. Косметика, продающаяся в магазинах класса масс-маркет не подходит для ухода за проблемной кожей. Достойные продукты, предотвращающие попадание возбудителя внутрь дермального слоя – продаются только в аптеке.
К чрезмерной сальности приводит частое употребление некоторых медицинских препаратов. Демодекоз не лечится антибиотиками, но часто становится следствием их неконтролируемого приема, вызывается нарушениями микрофлоры кишечника и распространяется на фоне увеличения колоний Хеликобактер пилори.
Самое опасное качество демодекоза – это его крайняя степень заразности, что предполагает передачу возбудителя от человека человеку. В крайне редких случаях в качестве переносчика выступают животные.
Путь заражения один – возбудитель, паразитирующий внутри кожи, попадает на ее поверхность вместе с выделениями кожного сала. А значит, любой близкий контакт с инфицированным чреват переносом клеща. Дерматологи не рекомендуют использовать общую посуду и банные принадлежности. Иногда люди становятся латентными носителями паразита, не имея при этом никаких явных признаков заболевания.